یکی از بیماری های مربوط به ریه که توسط باکتری، ویروس و قارچ به وجود می آید پنومونی است. از علائم این بیماری می توان به سرفه همراه با خلط، تب به همراه لرز شدید و تنگی نفس اشاره کرد. این بیماری که با نام ذات الريه يا سينه پهلو نیز شناخته می شود، برای افراد مسن و کودکان بسیار خطرناک خواهد بود.
پنومونی به دو دسته پنومونی ناشی از اجتماع و پنومونی بیمارستانی تقسیم میشود شایع ترین میکروارگانیسم ایجاد کننده پنومونی اجتماع استرپتوکوک پنومونیه(پنوموکوک) است. سایر علل شامل هموفیلوس انفلوانزا مایکوپلاسما پنومونیه لژیونلا استافیلوکوک اوزئوس و باسیل های گرم منفی هستند. در پنومونی بیمارستانی شایع ترین باکتریها باکتریهای گرم منفی هستند.چه افرادی بیشتر مستعد پنومونی هستند؟افراد بالای 65 سال نقص سیستم ایمنی بیماریهای زمینه همراه(دیابت-نارسایی کبدی-نارسایی کلیوی)بیماریهای انسدادی مزمن ریوی.
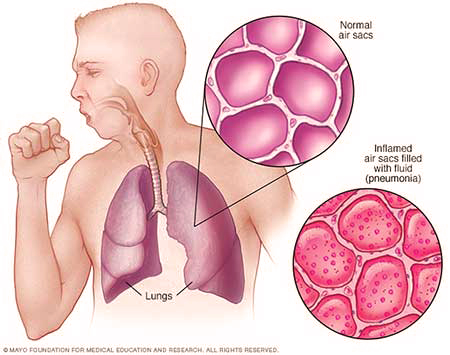
نشانه ها و علائم بیماری پنومونی
افراد مبتلا به پنومونی عفونی اغلب سرفه همراه با خلط، تب همراه با لرز شدید، تنگی نفس، درد قفسه سینه گزنده یا شدید در حین نفس کشیدن، و افزایش تعداد تنفس را تجربه میکنند. در افراد مسن، ممکن است گیجی مشهودترین علامت باشد.
علائم و نشانههای متداول بیماری پنومونی در کودکان زیر پنج سال عبارتند از: تب، سرفه و تنفس سریع یا اشکال در تنفس.
در پنومونی، تب خیلی تعیینکننده بیماری نیست، زیرا در بسیاری از بیماریهای شایع دیگر نیز رخ میدهد و ممکن است در کسانی که مبتلا به بیماری شدید و سوء تغذیه هستند، مشاهده نشود. علاوه بر این، سرفه اغلب در کودکان کمتر از ۲ ماه مشاهده نمیشود. علائم و نشانههای شدیدتر ممکن است شامل موارد زیر باشد: کبودی پوست، کاهش تشنگی، تشنج، استفراغ مداوم، افزایش یا کاهش شدید دمای بدن، یا کاهش سطح هوشیاری.
موارد باکتریایی و ویروسی سینه پهلو یا همان پنومونی معمولاً دارای علائم مشابهی هستند. برخی از علتهای بیماری پنومونی با ویژگیهای بالینی کلاسیک اما غیراختصاصی همراه است. پنومونی ناشی از لژیونلا ممکن است با شکمدرد، اسهال، یا گیجی همراه باشد، حال آنکه پنومونی ناشی از استرپتوکوک پنومونیه با خلط قهوهای مایل به سرخ همراه است و پنومونی ناشی از کلبسیلا ممکن است با خلط خونی همراه باشد که اغلب به آن عنوان “ژله ارغوانی” گفته میشود.
خلط خونی (معروف به هموپتیزی) ممکن است همراه با سل، سینه پهلو گرم- منفی، و آبسه ریه رخ دهد و مشاهده آن با برونشیت حاد نیز خیلی رایج است. پنومونی مایکوپلاسما ممکن است همراه با تورم گرههای لنفاوی در گردن، درد مفاصل یا عفونت گوش میانی رخ دهد. پنومونی ویروسی بهطور معمول بیش از پنومونی باکتریایی با خس خس سینه همراه است.
موارد باکتریایی و ویروسی پنومونی معمولاً دارای علائم مشابهی هستند
شرایط و عوامل خطرآفرین در بیماری پنومونی
شرایط و عوامل خطرآفرین که زمینه ابتلا به پنومونی (سینه پهلو) را فراهم میکنند عبارتند از: سیگار کشیدن، نقص ایمنی، اعتیاد به الکل، بیماری انسداد مزمن ریوی، بیماری مزمن کلیوی و بیماری کبد. استفاده از داروهای سرکوبکننده اسید مانند، مهارکنندههای پمپ پروتون یا مسدودکنندههای H2 منجر به افزایش خطر ابتلا به سینه پهلو میشوند. بالا رفتن سن نیز در بروز ابتلا به پنومونی مؤثر است.
تشخیص بیماری پنومونی
تشخیص پنومونی عموماً بر اساس ترکیبی از علائم فیزیکی و اشعه ایکس قفسه سینه صورت میگیرد. با این حال ممکن است تأیید علت زمینهای دشوار باشد، زیرا هیچگونه آزمون قطعی قادر به تمایز بین منشاء باکتریایی و غیرباکتریایی نیست. سازمان بهداشت جهانی پنومونی در کودکان را بهطور بالینی و بر اساس سرفه یا دشواری در تنفس و میزان تنفس سریع، تورفتگی قفسه سینه، یا کاهش سطح هوشیاری تعریف میکند.
میزان تنفس سریع معادل بیش از ۶۰ تنفس در دقیقه در کودکان زیر ۲ ماه، ۵۰ تنفس در دقیقه در کودکان ۲ ماهه تا ۱ ساله یا بیش از ۴۰ تنفس در دقیقه در کودکان ۱ تا ۵ ساله تعریف شدهاست. در کودکان، افزایش تعداد تنفس و تورفتگی قفسه سینه حساسیت بیشتری نسبت به شنیدن صدای رال یا ترق ترق قفسه سینه شنوایی با گوشی طبی دارد.
تشخیص پنومونی با بررسی علائم و اشعه ایکس قفسه سینه صورت میگیرد
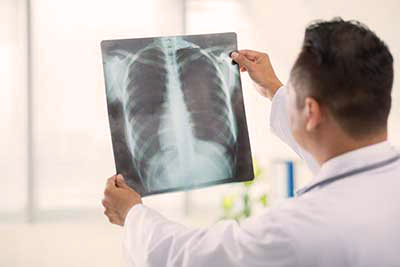
در بزرگسالان، بهطور کلی در موارد خفیف نیازی به بررسی نیست، زیرا اگر علائم حیاتی و سمع طبیعی باشد، خطر پنومونی کم است. در افرادی که نیاز به بستری شدن در بیمارستان دارند، انجام پالس اکسیمتری، رادیوگرافی قفسه سینه و آزمایش خون از جمله شمارش کامل خون، الکترولیتهای سرم، سطح پروتئین واکنشی C و احیاناً آزمایشهای عملکرد کبد توصیه میشود.
درمان پنومونی
بهطور معمول، آنتیبیوتیکهای خوراکی، استراحت، مسکن معمولی، و مایعات برای بهبود کامل بیماری پنومونی کافی است. با این حال کسانی به وضعیت پزشکی دیگری مبتلا هستند، سالمندان، یا کسانی که مشکل تنفسی قابل توجهی دارند ممکن است نیاز به مراقبتهای بیشتری داشته باشند. اگر نشانهها بدتر شود و پنومونی با درمان در منزل بهبود نیابد، یا عوارض دیگری رخ دهد، ممکن است لازم باشد فرد در بیمارستان بستری شود.
در سراسر جهان، حدود ۷-۱۳٪ موارد بیماری پنومونی در کودکان منجر به بستری شدن آنها میگردد در حالی که در کشورهای توسعه یافته بین ۲۲ تا ۴۲٪ از بزرگسالان مبتلا به پنومونی اکتسابی از جامعه در بیمارستان بستری میشوند.نمره CURB-65 برای تعیین لزوم پذیرش بزرگسالان در بیمارستان مفید است. در صورتی که این نمره ۰ یا ۱ باشد شخص بهطور معمول میتواند خود را در خانه درمان کند، اگر این نمره ۲ باشد اقامت کوتاه در بیمارستان یا پیگیری دقیق ضروری است، اگر این عدد بین ۳ تا ۵ باشد، توصیه میشود فرد بستری گردد. در بیماری پنومونی کودکانی که دچار زجر تنفسی هستند یا اشباع اکسیژن آنها کمتر از ۹۰٪ است باید در بیمارستان بستری شوند.
چگونه میتوان از ابتلا به پنومونی پیشگیری کرد؟
* سیگار کشیدن بافت ریه را تخریب میکند و ریه را نسبت به عفونتها آسیبپذیر میکند.
*برای پیشگیری از ابتلا به پنومونی اگر سیگار میکشید بهتر است آن را کنار بگذارید.
* برای باکتری پنوموکوک واکسنی تهیه شده که در برخی کشورها جزء واکسیناسیون کودکان است.
* از مردم آلوده دور باشید – اگر شما با افراد آلوده به پنومونی در ارتباط هستید و واکسن دریافت نکرده اید باید تا زمان بهبود از آنها دور باشید.
* اگر بالای 65 سال دارید، سیستم ایمنی شما ضعیف شده است یا به بیماری مزمنی مانند بیماری مزمن قلبی، ریوی، کلیوی، کبدی، آسم و یا دیابت دچار هستید باید واکسن پنوموکوک را دریافت کنید. همچنین باید به خوبی از خود مراقبت کنید و برای پیشگیری از ابتلا به پنومونی ویروسی خصوصاً اگر آنفولانزا اپیدمیشده است واکسن آنفولانزا بزنید.
* اگر به هر علتی با جراحی طحال شما برداشته شده است برای پیگشیری از ابتلا به پنومونی دریافت واکسن پنوموکوک بسیار اهمیت دارد و باید در این مورد از پزشک خود اطلاعات لازم را بخواهید.
* در صورت ابتلا به سرماخوردگی و سایر عفونتهای تنفسی باید نکات بهداشتی رعایت گردد تا از انتقال عوامل بیماریزا به افراد مستعد بیماری پیشگیری شود.